Historia de la Locura: Manicomios, Enfermedad Mental y Psicosis
Historia de la Locura: Manicomios,
Tipos enfermedad mental, Psicosis y Neurosis
Historia de la locura
El lugar de las enfermedades mentales en la sociedad ha ganado de acuerdo a la época pero sólo destacaremos algunas características de distintos períodos.
Las concepciones primitivas de la locura la toman como una categoría de lo sagrado, relacionada con la divinidad o con el demonio.
Todavía en el Nuevo Testamento la locura es considerada como una posesión por los malos espíritus a los que hay que desalojar del cuerpo del enfermo para curarle.
Es con los griegos que la medicina se hace ciencia.
Pero mientras la medicina griega da una explicación racional de las enfermedades del cuerpo, las "enfermedades del espíritu" no reciben una suerte similar.
La teoría de los griegos sobre las enfermedades está basada en el equilibrio que en el cuerpo tengan cuatro "jugos": sangre, flema, bilis negra y bilis blanca, también llamadas "humores".
Aún hoy hablamos de temperamentos flemáticos, biliosos o sanguíneos, así como del humor con que está una persona.
Las observaciones sobre enfermos mentales en la Edad Media no están en manuales de medicina sino en los protocolos de los perseguidores de hechiceros y exorcizadores.
En realidad, la extensión del cristianismo en este período parece en este terreno más que nada haber proporcionado un esquema (la lucha de Satán contra Dios por el dominio del hombre), reforzador de la concepción primitiva.
Por otro lado la heterodoxia y la locura fueron tratadas de la misma manera por las autoridades.
Con el Renacimiento los locos dejarán de ser endemoniados.
Algunos médicos dirán que los locos nada tienen que ver con fuerzas sobrenaturales y que por lo tanto pertenecen al médico y no a la hoguera.
Zilborg llamó a este movimiento "Primera Revolución Psiquiátrica".
Este movimiento, que se inicia en el Renacimiento y culmina en la Revolución Francesa, dejará de considerar como poseso al loco y lo transformará tan solo en una persona peligrosa.

Por esta razón debe ser internado, como los criminales, los mendigos o los rebeldes y, a menudo, en los mismos locales, sitios de siniestra fama.
Con la Revolución Francesa se produce una nueva variante (impulsada por Felipe Pinel y Jean Esquirol) ya que, coincidiendo con el nuevo humanismo, se separan definitivamente los manicomios de las prisiones y sobre todo se da a los enfermos un trato de personas,, suprimiendo las cadenas, los castigos, el hacinamiento.
El mérito de esta actitud sólo es comprendido cuando se sabe que esta "liberación del loco" aún no ha concluido, pues en distintos lugares se comprueban aún hacinamiento y castigos.
En realidad, la mayoría de los hospitales psiquiátricos actuales son un legado directo de Pinel y Esquirol.
Sin embargo, junto con el enorme progreso, se observa que prosigue la necesidad de que el enfermo esté recluido.
Varían el trato y las razones: ya no es el peligro sino la necesidad de protección y tratamiento lo que justifica los muros y la segregación.
Pero la segregación sigue siendo la misma hasta nuestros días.
En el siglo XIX los progresos de la ciencia son sensibles en medicina.
Los nombres de Kraepelin, Charcot, Bleuler, Kraft, Ebing y otros están asociados a esta época que nos lega la clasificación actual de las enfermedades mentales, así como una precisa descripción, pero solamente hipótesis en cuanto a las causas, como veremos.
Habrá que esperar á la primera mitad del siglo XX para que estalle lo que H. Ey llamó la Segunda Revolución Psiquiátrica.
Como consecuencia de tos estudios sobre la neurosis y del descubrimiento científico det inconsciente los locos dejan de ser seres extraños y pasan a ser hombres que hablan un lenguaje no del todo distinto al del inconsciente de cualquier hombre.
Eso implica aceptar que la locura puede tener grados y, si se la escucha, ser comprensible.
El enfermo no será un segregado de la sociedad, sino alguien siempre ligado a ella.
Esta etapa aún está en evolución, y como vimos antes, es de aparición relativamente reciente la concepción de que la locura es un hecho estructurado socialmente.
El punto de vista científico
A partir de la mencionada eclosión científica que comienza con el Renacimiento y llega a su máxima expresión en el siglo XIX, los médicos unen las enfermedades mentales a las demás enfermedades físicas, comenzando así una seria búsqueda de sus causas.
Pero mientras los adelantos generales de la Medicina son espectaculares, en la psiquiatría sucede un curioso fenómeno: existe un grupo de enfermedades mentales a los que se puede atribuir una clara y definida causa anatómica y que pronto pueden pasar a entenderse como cualquier otra enfermedad (es el caso de la sífilis cerebral o la demencia senil).
Pero existirá otro grupo que, por el contrario, no presentará ninguna alteración revelable ni a la autopsia, ni al laboratorio químico ni al microscopio.
Allí el camino de los psiquiatras se bifurcará hasta hoy.
Algunos persistirán en que todas las enfermedades mentales tienen una causa orgánica, y las que no la muestran es por una mera insuficiencia de los medios de investigación.
Otros atribuyen la génesis de las enfermedades mentales, en los casos en que no existe trastorno orgánico detectable, a causas psíquicas.
Llamaremos a la primer postura organicista y a la segunda psicogenetista.
A riesgo de no ser completos, en un esfuerzo de síntesis examinaremos las explicaciones de estas escuelas con vigencia actual.
Las enfermedades mentales de causa física son aquéllas en las que el Sistema Nervioso Central se perturba por factores infecciosos, tóxicos, tumorales o arterioescleróticos.
Esquema del sistema nerviso central
En estos casos puede decirse que el problema no es distinto al del resto de la medicina: así como una insuficiencia renal se produce por una infección en el riñón, una infección en el cerebro producirá una insuficiencia cerebral.
Existen infinidad de cuadros que obedecen a causas orgánicas, pero el concepto que queremos dar aquí es que todos ellos acompañan la causa fundamental que actúa sobre el funcionamiento del cerebro.
Si la causa es transitoria (conmoción cerebral, infección, etc. que pasen sin dejar lesiones) la alteración psíquica es transitoria.

Si la causa es una alteración definitiva y/o progresiva, la alteración será también definitiva y/o progresiva.
En este sector entran lo que después veremos como Demencias, cuya causa puede encontrarse en alteraciones anatómicas del cerebro producidas por degeneraciones de las células o por deficiencias en el aporte de sangre debidas a arterioesclerosis (los conocidos reblandecimientos).
Casi nadie niega que aún la más claramente orgánica de las afecciones mentales no puede ser entendida del todo sin considerar los factores psicogenéticos en la producción de los síntomas.
La gravedad de una debilidad mental causada por una meningitis padecida en la infancia no sólo está determinada por la extensión de las lesiones sufridas sino también por la actitud familiar y social con que fue tratado el individuo.
Enfermedades sin causa física demostrada engloban la mayor parte de las enfermedades mentales: esquizofrenias, melancolías, delirios, neurosis, personalidades psicopáticas y afecciones psicosomáticas.
Expondremos entonces las posturas organicistas y las psicogenetistas.
Señalamos ya que en las teorías organogenéticas la enfermedad mental es un proceso cerebral: anatómico, físico o químico y, al hablar de neurobiología, mencionamos algunos centros importantes del Sistema Nervioso Central.
El descubrimiento de localizaciones con funciones específicas en el cerebro permitió elaborar teorías que atribuyen a lesiones de los distintos centros y sistemas mencionados las enfermedades
mentales.

Los enfoques genéticos y los fisicoquímicos:
que a continuación veremos se relacionan con los que acabamos de ver.

Desde hace siglos se sabe que los trastornos mentales manifiestan a menudo una cierta predisposición hereditaria, o sea que se pueden observar también en los antecesores del enfermo.
Toda persona posee un patrimonio biológico, o sea un cierto número de caracteres morfológicos (ser delgado, ser robusto) funcionales, neurobiológicos, que hereda de sus padres.
Si se observa que determinadas enfermedades son más frecuentes en ciertos pacientes de constitución corporal determinada (la enfermedad maníacodepresiva en personas robustas, ventrudas y con otra serie de aspectos que configuran lo que se llama "hábito pícnico"), siendo esa constitución heredada, se puede pensar que se hereda también la predisposición a enfermar.
La parte de la biología que estudia estos temas se llama Genética y es muy difícil de aplicar en el hombre, por lo que los resultados son muy discutidos.
Se sabe que la predisposición a enfermar de un sujeto aumenta si uno de sus padres fue enfermo, y más si los dos lo son.
Pero resulta muy difícil saber si el mayor número de enfermos entre hijos de enfermos se debe a la herencia genética o a cómo fueron criados por padres enfermos.
Por otra parte la herencia no aparece forzosamente en los hijos sino que puede ser recesiva y aparecer, o no, en los hijos de los hijos.
Las enfermedades en que el riesgo hereditario (en el peor de los casos el 20 % de probabilidades de tener un hijo enfermo si los dos padres lo son y de 10 a 15 % si uno solo lo es) se ha comprobado son las esquizofrenias, la psicosis maníacodepresiva, algunas epilepsias y ciertas oligofrenias.
En el campo de la química se vienen realizando importantes descubrimientos, aún en desarrollo.
Numerosas sustancias terapéuticas basadas en los descubrimientos de la química del Sistema Nervioso se siguen incorporando al uso psiquiátrico.
¿Cuál es el resultado?

Existen ciertas sustancias en el cerebro, que aparecen disminuidas en los cerebros de los deprimidos; son las catecolaminas y su función tiene que ver con la transmisión del impulso nervioso.
Algunas drogas (las anfetaminas por ej.) las aumentan, produciendo excitación y euforia.
Otras, como la reserpina, la disminuyen produciendo una tranquilización, a veces depresión.
También se observó que un componente normal del organismo, el sodio, que también tiene que ver con la transmisión del impulso nervioso, está aumentado en el interior de las células del Sistema Nervioso Central en algunos casos de depresión.
Este fenómeno se interpretaría como motivo de un retardo generalizado del funcionamiento nervioso.
Respecto de la incidencia de factores químicos en la esquizofrenia se supone que ciertas sustancias normales pueden transformarse en el organismo en compuestos de acción tóxica con efectos similares a los de la locura.
Algunas de estas sustancias tienen una estructura química pareciera a las drogas alucinógenas (LSD y mescalina)
Por último, se sospecha también la existencia de relaciones entre las hormonas y la locura.
Un nivel adecuado de hormonas en el organismo es necesario para un armónico funcionamiento físico y mental.
(En casos en que esto no sucede se evidencian alteraciones psíquicas, como es dable observar en casos de falta de hormona tiroidea, que produce retraso mental y físico como el cretinismo o la castración.
Muchos autores han realizado investigaciones con la hipótesis de que un funcionamiento glandular inadecuado pero no tan evidente sea causa de trastornos mentales.
Son de destacar las investigaciones de Selye, que asocia diversos trastornos al agotamiento de las glándulas suprarrenales que intervienen en la defensa y alerta del organismo (la teoría del stress).
Las funciones del sistema nervioso
Los niveles más elevados de la conducta y del comportamiento del hombre dependen de la existencia del Sistema Nervioso Central (SNC).
La evolución en la escala zoológica va mostrando un mayor grado de complejidad del SNC desde los animales inferiores hasta los animales superiores, culminando en el hombre, cuyo grado de preeminencia depende justamente del alto desarrollo de este sistema.
El Sistema Nervioso está formado por células muy delicadas llamadas neuronas que a diferencia de las otras células del organismo no se reproducen, permaneciendo su número constante desde el nacimiento a la muerte si no media su destrucción accidental.
El organismo se encarga de proteger al SNC ubicándolo en la cavidad ósea más dura y cerrada del cuerpo (el cráneo) y mediante múltiples y sutiles mecanismos que hacen, por ejemplo, que muchas sustancias exteriores no puedan pasar de la sangre al SNC por la existencia de una especie de barrera biológica.
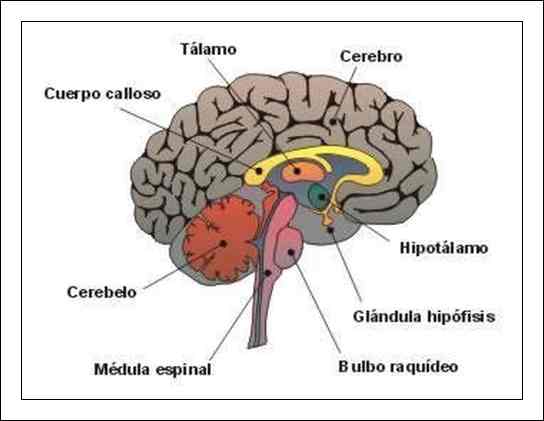
En el SNC del hombre podemos destacar tres formaciones anatómicas en lo que al interés de este fascículo se refiere: el hipotálamo, el tálamo y la corteza cerebral.
El hipotálamo además de una serie de complejas funciones vitales (tales como la regulación glandular) actúa en la expresión de la motilidad emocional instintiva e impulsiva; el tálamo es una verdadera central receptora del organismo y su función más significativa es la de intervenir en la representación instintivo-afectiva del organismo.
La corteza cerebral constituye el nivel más evolucionado, también llamado Sistema Nervioso Superior, donde existen diversas zonas:
1) Áreas sensoriomotrices en las que están representadas la motricidad y la sensibilidad de todo el cuerpo.
2) Áreas que funcionan como centros perceptivos o analizadores que responden a la percepción por los sentidos.
3) Áreas gnoseopráxicas que integran los procesos neurobio-lógicos que son responsables de la percepción, la memoria y el pensamiento.
En este sentido la zona del Lóbulo temporal es la de mayor interés para la psiquiatría, pues parecen estar representados en él (más correcto sería decir integrados) el lenguaje y la memoria.
4) La región del lenguaje, específicamente humana: su importancia queda de relieve al notar que su destrucción acarrea en el hombre la imposibilidad de hablar y/o entender lo hablado.
Al mencionar zonas anatómicas, áreas o regiones, debe tenerse en cuenta que todas ellas funcionan en total interdepedencia y no por partes, como podría suponerse, siendo lasdistintas funciones la expresión coordinada del funcionamiento del SNC como un todo.
Los manicomios
Ya hemos señalado cómo su aparición marca un fenómeno particular: la sociedad asigna al loco un lugar donde ser aislado, creando así una peculiarísima institución.
Durante muchos años, y aún en la actualidad para la mayoría, la finalidad de los manicomios es clara: se procura tratar allí a los enfermos mentales, haciendo lo posible para su curación.
Pero mientras esta curación no se produzca, el enfermo estará allí alojado contra su voluntad, para proteger así a los sanos y al mismo paciente de actos irresponsables que pueda cometer.
En resumen, cura y aislamiento, mucha veces definitivo.
Se crean así verdaderas ciudades, llenas de personas aisladas en las cuales el siempre magro presupuesto sanitario hace que el hacinamiento y la falta de higiene sean la regla.
Pero en los últimos años se plantearon algunas novedades:
En primer lugar se empezaron a crear centros psiquiátricos en hospitales generales; los enfermos mentales podrían así tratarse en un hospital común como cualquier enfermo.
Se demostró que ello no sólo era posible sino ventajoso.
Pero se hizo evidente también una pavorosa realidad ya señalada por muchos: La sintomatología de los enfermos del manicomio ¿es debida a la enfermedad o a los efectos que el mismo manicomio produce?.
El aislamiento, deterioro y abandono que presentan los enfermos, ¿es la enfermedad o el efecto acumulado de años de encierro, de separación del mundo exterior, de pérdida de identidad, de falta de intimidad, de inactividad permanente, de soledad? Todo hace pensar que sí.
¿Acaso un ser normal sometido a esa vida durante años estaría mejor?
La cuestión planteada es de extrema gravedad. Implica que muchos habitantes del manicomio no deberían estar allí de haber sido resocializados en su momento.
Además que muchas de las grandes descripciones de la psiquiatría corresponden no a enfermedades sino a trastornos producidos por la internación, y que buena parte de la incurabilidad con que se asocia la locura se debe a estos factores.
Este serio planteo, unido a las condiciones misérrimas en que se desarrollan las actividades de estas instituciones, ha llevado a intentar cambios que aún no son comprendidos ni justificados por muchos.
Las terapias institucionales mencionadas anteriormente son algunas de las respuestas esgrimidas ante tan trágica situación.
Si bien el mérito de dichos intentos es enorme, no se puede olvidar que las acciones en este sentido son parte de la política sanitaria gubernamental, y en consecuencia un aspecto político mucho más vasto.
Esto introduce muchas variantes, dado que un pseudo humanitarismo benéfico es tan nocivo como dejar las cosas como están.
Sólo el serio estudio de las terapias y de las enfermedades, posibilitado por circunstancias sociales favorables pueden conducir a un real mejoramiento de la asistencia.
Enlace Externo: Historia de la Locura
¿Te apasiona la historia? No te pierdas esto:
⚓ Te puede interesar: Explorando otras ideas
¿A qué película pertenece esta imagen?






