Historia de la Anestesia: El Descubrimiento que Revolucionó la Medicina
Historia de la Anestesia: El Gran Descubrimiento que Terminó con el Dolor
Cronología - La Primera Anestesia
► La introducción de la anestesia:
Aunque la cirugía se practicaba desde la más remota antigüedad, la habilidad del cirujano tenía hasta hace relativamente poco tiempo dos importantes limitaciones.
La primera era la intensidad y la duración del dolor que un paciente podía soportar.
La segunda era el elevado índice de mortalidad a causa de las infecciones postoperatorias.
El primer obstáculo fue superado hacia 1840 con la aplicación del éter como agente anestésico.
El segundo cedió a mediados de los años 30 gracias a la utilización de las sulfamidas y, más adelante, de la penicilina y otros antibióticos.
------------- 00000 ------------
CRONOLOGÍA DE LOS AVANCES EN LA ANESTESIA
1772 Síntesis de protóxido de nitrógeno (N20) por el científico británico Joseph Priestley.
1799 El británico Sir Humphry Davy experimenta sobre las propiedades sedantes del óxido nitroso o gas hilarante.
1831 Eugéne Souberain, Justus von Liebig y Samuel Guthrie sintetizan el cloroformo en estudios independientes.
1842 El cirujano estadounidense Crawford Long comienza a tratar a sus pacientes con éter, aunque no hace públicas sus experiencias hasta siete años más tarde.
1846 El dentista estadounidense William Morton utiliza por vez primera éter en la extirpación de un tumor en la mejilla. La intervención es un éxito.
1847 El fisiólogo francés Marie-Jean-Pierre Flourens confirma las propiedades anestésicas del cloroformo de etilo.
1871 Primera anestesia endotraqueal practicada por el médico alemán Friedrich Trendlenburg.
1884 Por indicación de Sigmung Freud, Carl Koller practica una insensibilización de córnea mediante el uso de cocaína, droga purificada por Albert Niemann en 1860.
1898 El alemán August Bier y el estadounidense Rudolph Matas desarrollan de modo independiente los primeros sistemas de anestesia vertebral (vía subaracnoidea, practicada bajo la membrana de la meninges llamada aracnoides).
1903 Los científicos alemanes Emil Fischer y Joseph von Mering sintetizan la dietilmalonilurea, el primer barbitúrico.
1905 El médico estadounidense Alfred Einhorn asegura el desarrollo de la anestesia por bloqueo nervioso al sintetizar la procaína, primer anestésico local no habituante.
1933 El cirujano estadounidense Ralph Milton Waters establece por vez primera un circuito cerrado de anestesia con absorbente de anhídrido carbónico.
1942 El estadounidense Frederick Alien sienta las bases de la anestesia por enfriamiento. En diversos experimentos se sintetiza el curare o d-tobocurarina, principio a partir del cual se han obtenido después numerosos anestésicos.
1950 El cirujano francés Paul Charpentier sintetiza la clorpromacina, sustancia básica para el desarrollo de la neuroleptanalgesia, estado anestésico al que se llega mediante la administración de anestésicos y analgésicos conjuntamente.
1959 Desarrollo de la neuroleptanalgesia mediante la utilización de activos neurolépticos —productos que calman la actividad muscular— como el droperidol o la dextromoramida.
1966 Instauración del procedimiento conocido como anestesia-analgesia secuencial, consistente en la administración de analgésicos potentes durante la operación y de otros más suaves, durante la fase de recuperación.
------------- 00000 ------------
Primeras Experiencias
En el campo de la anestesia, se reconoce generalmente que la introducción de los anestésicos intravenosos ha sido el mayor acontecimiento desde la anestesia por inhalación, que se había adoptado casi un siglo antes.
Aparte de sumir al paciente en la inconsciencia de forma casi inmediata, los nuevos anestésicos tenían ventajas evidentes en las operaciones de cabeza y cuello.
Como otras muchas técnicas, su aparición no fue repentina sino que constituyó la culminación de experimentos anteriores.
Cuando en 1902 se introdujo el barbital (veronal), se investigó la posibilidad de su administración intravenosa, pero hubo que esperar hasta 1932 para que Helmuth Weese, en Alemania, encontrara un fármaco satisfactorio en este sentido, el evipán, seguido dos años más tarde por el pentotal.
Hacia su el final de la década, millones de personas habían sido sometidas con todo éxito a intervenciones quirúrgicas se bajo los efectos del evipán.
La sustancia demostró ser la inocua, pero adecuada solamente para operaciones breves.
Más adelante, pasó a utilizarse como preparación para la anestesia profunda, necesaria en las operaciones de cirugía mayor.
Durante este siglo, el papel del anestesista ha cambiado radicalmente.
En 1900, su trabajo consistía simplemente en dejar caer gotas de cloroformo o éter sobre una almohadilla absorbente colocada sobre el rostro del paciente.
A fines del siglo XX, el anestesista se ha convertido en un miembro altamente especializado del si equipo quirúrgico, que controla el ritmo cardiaco y la presión sanguínea del paciente y le administra oxigeno y dióxido de carbono según lo exigen las circunstancias.
Los adelantos en la técnica de la anestesia hicieron posibles técnicas quirúrgicas más avanzadas.
Así si por ejemplo, en 1936, en el Hospital General de Massachusetts, en Boston, se intentó por primera vez la cirugía a corazón abierto, con la función cardiaca asumida temporalmente por una bomba combinada con un oxigenador.
Este aparato fue el prototipo del corazón-pulmón artificial, aparecido en 1953, que revolucionaría la cirugía cardiaca.
Otra importante técnica nueva fue la anestesia epidural.
En 1899 se utilizó la cocaína con este fin, pero su aplicación resultó ser arriesgada.
La aparición del producto sintético procaína, en 1904, aumentó la seguridad del procedimiento que, en consecuencia, se difundió un poco más.
El principal riesgo en aquella época no era la sustancia utilizada, sino la aguja, que podía romperse.
Sólo a mediados de siglo fue posible fabricar una aguja segura, pero para entonces se utilizaban ya el curare y otros relajantes administrados por inyección intravenosa.
La introducción de la procaína pone de manifiesto la creciente importancia del químico en la elaboración de nuevos y mejores agentes anestésicos de todo tipo.
Por ejemplo, el ciclopropano fue introducido en 1934 como anestésico inhalable, clase que se vio ampliada demás con el halotano, un anestésico volátil con contenido de flúor que comenzó a utilizarse poco después de la Segunda Guerra Mundial.
Actualmente, el uso del halotano está muy difundido porque su acción es rápida y no provoca escasos efectos secundarios.
En general, la anestesia es probablemente el adelanto más importante en el campo de la cirugía.
Ha hecho posibles operaciones de gran complejidad y larga duración, como la cirugía a corazón abierto o los trasplantes de órganos, en las que el equipo quirúrgico debe trabajar en ocasiones durante varias horas seguidas.
Otra de sus ventajas es el alivio que puede ofrecer a los dolores del parto. Para este fin, el cloroformo dista mucho de ser la sustancia ideal.
En 1935, la utilización del tricloretileno, semejante químicamente, constituyó un gran adelanto pues puede aliviar el dolor sin provocar la pérdida total de la conciencia.
LA HISTORIA DE: Gilbert Abbott
En el siglo XIX se estableció la nueva medicina científica.
Decisivo para el surgimiento de la cirugía moderna fue el desarrollo de agentes anestésicos que bloquearan el dolor de los pacientes y permitieran a los cirujanos terminar sus operaciones sin los apuros que caracterizaban las antiguas intervenciones.
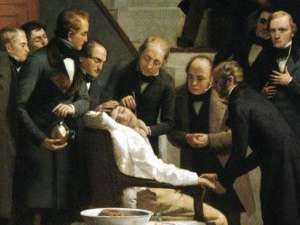
Este documento es la narración de un testigo ocular del primer uso afortunado de la anestesia con éter, ocurrido en el Hospital General de Massachusetts en 1846.
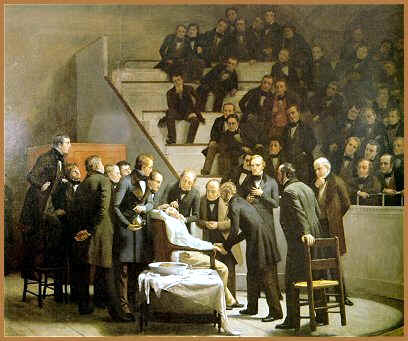
La primera demostración pública de la anestesia con éter, 16 de octubre de 1846
Llegó el día, la hora convenida fue anotada en el registro, mientras el paciente era llevado a la sala de operaciones.
El doctor Warren y el cuerpo de los más eminentes cirujanos del estado se congregaron alrededor del enfermo.
"Todo listo. La quietud, opresiva".
Se había anunciado "que se iba a realizar una prueba de cierto preparado al que se le había hecho la asombrosa atribución de que liberaría del dolor a la persona operada".
Éstas son las palabras del doctor Warren que rompieron la calma.
Los presentes permanecían incrédulos y, como el doctor Morton no había llegado a la hora fijada y ya habían pasado quince minutos, el doctor Warren dijo, con cierta intención:
"Supongo que está ocupado en otra parte". Lo cual fue seguido de una "risa burlona".
Warren tomó el bisturí y se disponía a proceder con la operación.
En ese momento, el doctor Morton entró por una puerta lateral; el doctor Warren se volvió hacia él y con voz firme le dijo: "Bien, señor, su paciente está preparado".
En unos minutos estaba dispuesto para la intervención quirúrgica.
Morton fue entonces el que dijo: "Su paciente está preparado, señor".
Aquí se presentó la más sublime escena nunca antes presenciada en una sala de operaciones, cuando el paciente se situa voluntariamente en la mesa, la cual se convertiría en el altar de futura fama.
No es que lo hiciera con el propósito de que la ciencia médica progresara, ni por el bien del prójimo, pues el acto mismo era puramente personal y egoísta.
Estaba a punto de ayuda a resolver un nuevo e importante problema de la terapéutica, cuyos beneficios iban a darse a todo el mundo civilizado, todavía completamente inconsciente de lo sublime de la ocasión o del arte estaba recibiendo.
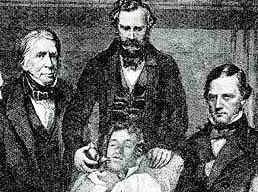 Éste fue un momento supremo para un descubrimiento maravilloso y, si el paciente hubiera muerto durante la operación la ciencia habría tenido que esperar mucho tiempo para descubrir los efectos hipnóticos de algún otro remedio de igual fuerza seguridad, y puede cuestionarse, con todo derecho, si habría llegado a usarse el cloroformo como se emplea en el presente.
Éste fue un momento supremo para un descubrimiento maravilloso y, si el paciente hubiera muerto durante la operación la ciencia habría tenido que esperar mucho tiempo para descubrir los efectos hipnóticos de algún otro remedio de igual fuerza seguridad, y puede cuestionarse, con todo derecho, si habría llegado a usarse el cloroformo como se emplea en el presente.
El heroico valor del hombre que voluntariamente se colocó en la mesa de operaciones, un sujeto para el bisturí del cirujano debería ser recordado y su nombre inscrito en un pergamino colgara en los muros del anfiteatro quirúrgico en el que se realizó la operación.
Su nombre era Gilbert Abbott.
La operación fue de un tumor congénito en la parte izquierda del cuello, el cual se extendía de la mandíbula a la glándula maxilar y por la boca, abarcando un costado de la lengua.
La operación fue exitosa y, cuando el paciente volvió en sí, declaró que no había sufrido dolor alguno.
El doctor Warren se volvió hacia los presentes y dijo: "Señores, esto no es una farsa".
• ►ALGO MAS....
• PRIMEROS ANESTESIADOS:
Anestesia, desde el punto de vista etimológico, significa: sin percepción de los sentidos, sin sensibilidad, con pérdida de la conciencia o sin ella. Desde las más remotas épocas el hombre trató de luchar contra el dolor físico y para ello utilizó diferentes alternativas.
Golpear en la cabeza al pobre paciente con un garrote envuelto en paja, para dañar lo menos posible la piel del enfermo, se contó entre los primeros intentos de anestesia.
El golpe dejaba sin sentido al "cliente" y entonces el artesano-cirujano actuaba, prestando oídos sordos a los gritos y alaridos del "inoportuno" que solía despertar a destiempo.
Por supuesto que el golpe debía tener determinada intensidad, para evitar los "efectos adversos" del procedimiento, entre los cuales la muerte fue de los más frecuentes.
Superada esta etapa de la evolución de la especialidad, los próximos en sumarse a esta legión de benefactores de la humanidad fueron los luchadores y los boxeadores, quienes a puñetazos dormían a los necesitados, permitiendo actuar al dentista o al cirujano, de acuerdo con las circunstancias.
Simultánea y afortunadamente se fueron desarrollando diferentes drogas, desde la cannabls sativa, utilizada por chinos y egipcios (3.000 años antes de Cristo), hasta la mandragora mezclada con vino (siglo I después de Cristo), pasando por el opio, el beleño, la cicuta, etc., para mitigar el dolor quirúrgico.
Son los odontólogos los que aportan las primeras drogas sumamente efectivas, dando de esta manera nacimiento a la moderna anestesiología.
Morton (de los EEUU.) aplica por primera vez el éter como anestésico en 1846 y Carlson (Suecia), en 1894, el cloruro de etilo, con la misma finalidad.
Han pasado muchos tiempos y muchas investigaciones alrededor de este tema.
Hoy por hoy contamos con anestésicos locales y generales (por inhalación o por vía intravenosa), de distinto tipo y para cada necesidad, de acuerdo con el paciente y el carácter de la intervención propuesta.
Párrafo aparte merece la hipnosis, utilizada por Charcot, padre de la neurología clínica, para cubrir diferentes necesidades de su especialidad, y que todavía (un siglo después) conserva indicaciones precisas.
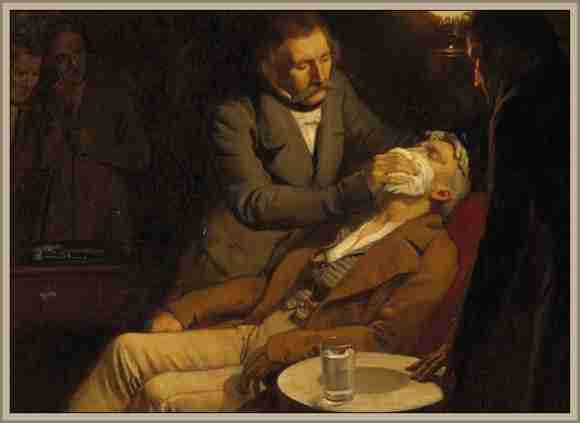
LAS EXPERIENCIAS DE JAMES SIMPSON CON EL CLOROFORMO:
 Pocas son las operaciones quirúrgicas que hoy se realizan sin aplicar algún anestésico, ya sea para producir la inconsciencia absoluta o para insensibilizar al dolor alguna parte del cuerpo.
Pocas son las operaciones quirúrgicas que hoy se realizan sin aplicar algún anestésico, ya sea para producir la inconsciencia absoluta o para insensibilizar al dolor alguna parte del cuerpo.
Ya hace más de un siglo que los anestésicos empezaron a usarse, y fue James Simpson uno de los más notables, quizás, entre los precursores de tal invención.
Era escocés, hijo de un panadero de Bathgate, West Lothian, donde nació en 1811.
Cursó estudios en la Universidad de Edimburgo, de la cual fue profesor de obstetricia cuando contaba 29 años.

A comienzos de 1840, muchos eran los hombres de ciencia de todo el mundo a quienes interesaba el uso de los anestésicos.
Ya antes, en 1799, el químico y médico inglés Humphry Davy, había observado que el óxido nitroso parecía poder calmar el dolor.
Alrededor del año 1844 Horacio Wells, un dentista norteamericano, lo usó para las extracciones dentales.
Aproximadamente por esa época, Crawford Long, William Morton y otro estadounidense, empleaban el éter como anestésico.
A medida que llegaban a Inglaterra noticias de estos trabajos, empezó a usarse el éter en las operaciones quirúrgicas.
La primera intervención de cirugía mayor realizada en Gran Bretaña con el auxilio del éter, la llevó a cabo Roberto Listón en el Hospital del Colegio de la Universidad de Londres, en diciembre de 1846.
En 1831, varios químicos (Guthrie, Soubeiran y Liebig), habían producido una sustancia a la que se denominó cloroformo.
Este producto llamó la atención de James Simpson, quien, no obstante haber probado anteriormente el éter, lo consideró inapropiado para ginecología.
El cloroformo, en cambio, resultaba más promisorio.
A fines de 1847, Simpson realizó una experiencia con sus amigos y probó los efectos del anestésico inhalándolo.
Como resultado, rodaron inconscientes por la habitación.
El 15 de noviembre de 1847, administró el cloroformo a un paciente que debía ser operado.
En los años subsiguientes usaba con frecuencia el cloroformo para reducir los dolores durante el alumbramiento.
Al principio se le criticó por emplear anestésicos en obstetricia, pero tales técnicas lograron el reconocimiento oficial en 1853 cuando John Snow administró cloroformo a la reina Victoria durante el nacimiento del príncipe Leopoldo.
Simpson era ampliamente conocido, tanto dentro como fuera de su profesión. Introdujo muchas innovaciones en ginecología, si bien aunque parezca extraño, combatió el empleo de antisépticos preconizados por lord Lister.
James Simpson murió en 1870.
Su principal monumento lo constituye el Hospital de Maternidad Simpson, dependencia actual de la Real Enfermería de Edimburgo.
ADMINISTRACIÓN DE LA ANESTESIA:
Cuanto mayor sea el desarrollo de una célula, mayor será su consumo de oxígeno.
Por lo tanto, las células del cerebro requerirán más oxígeno que las demás células del cuerpo.
Y entre aquéllas, las de los centros superiores —como los responsables de la memoria—, necesitan más cantidad de él que las de los centros inferiores.
Cuando un paciente inhala una mezcla conveniente de gases —por ejemplo, óxido nitroso y oxígeno—, que contiene oxígeno suficiente para permitir el funcionamiento de los centros inferiores, pero no todo el que necesitan los centros superiores, se producirá entonces la inconsciencia o anestesia.
Por lo tanto, la administración de oxígeno con un gas como el óxido nitroso se realiza a concentración crítica.
Anestésicos más potentes --como el éter o el tricloroetileno— reaccionan químicamente con las sustancias lipoides de las células cerebrales y les impiden utilizar la proporción de oxígeno habitual.
Por lo cual, mientras se restringe el aporte de oxígeno a las células cerebrales superiores, los centros inferiores del cerebro y otros órganos, como los riñones, reciben todo el que necesitan.
Los efectos de cada anestésico, en las distintas partes del cuerpo, pueden variar de modo considerable, y varían también según las personas, en función de su estado de salud y de su edad.
La elección de un anestésico depende, pues, de la operación que haya de efectuarse y de las condiciones físicas del paciente.
Algunos anestésicos, como el "Pentotal", se utilizan para producir sueño, y luego se usa otro, como la mezcla oxígeno-óxido nitroso, para mantener dicho estado.
GRADOS DE LA ANESTESIA
La anestesia puede dividirse en cuatro grados; cada grado representa un nivel distinto en su profundidad.
El primer grado es el de analgesia.
El paciente no pierde la consciencia y es capaz de comprender las preguntas que se le dirijan y responder a ellas.
La respiración es regular, y la mandíbula conserva el tono normal, así como la garganta y la musculatura de la lengua, de modo que el paso del aire entre la lengua y la tráquea puede ser llevado a cabo por el paciente sin necesidad de utilizar un tubo.
Este estado de analgesia está particularmente indicado en el caso de las parturientas, ya que el dolor queda aminorado, de forma que ellas pueden participar activamente en el alumbramiento.
Las operaciones dentales también pueden efectuarse con analgesia.
Se han diseñado varias máquinas portátiles capaces de producirla y de mantenerla sin llegar a alcanzar el segundo grado de la anestesia.
Igualmente se pueden utilizar otros aparatos para producir cualquier grado de anestesia.
El segundo grado es el llamado de excitación.
La respiración se hace irregular y profunda, y se pierde la consciencia. Los globos oculares "orbitan" de modo desordenado y el tamaño de la pupila puede aumentar.
Muchas veces se producen movimientos en los miembros superiores o inferiores.
El período que empieza con la administración de anestésico y acaba cuando se ha alcanzado el nivel correcto de anestesia, recibe el nombre de inducción.
Cuanto más rápidamente tenga lugar la inducción, menor probabilidad habrá de qué la "excitación" sea excesiva.
La ausencia de ruido también ayuda a alcanzar rápidamente, y sin alteraciones, la inducción de la anestesia. Este segundo grado es demasiado ligero para que pueda operar el cirujano, y demasiado profundo para una parturienta, en un parto normal.
El tercer grado es la anestesia quirúrgica.
Se subdivide a menudo en otros cuatro grados, pero aquí sólo interesa considerar dos de las subdivisiones, la ligera y la profunda.
La anestesia quirúrgica ligera disminuye las acciones reflejas lo suficiente para poder evitar los movimientos de los miembros cuando se lleva a cabo una incisión en la piel.
Se pierde el reflejo palpebral y la respiración se torna profunda y regular (si los párpados se cierran por sí solos después de haber sido alzados, es señal de que todavía existe el citado reflejo).
Los músculos abdominales y los del intestino no han alcanzado todavía un grado conveniente de relajación, por lo que debe administrarse una anestesia más profunda para las operaciones intestinales.
Las pupilas se contraen y el paciente se encuentra inconsciente e insensible al dolor.
En la anestesia quirúrgica profunda, la respiración se hace más ligera, los globos oculares quedan fijos y las pupilas empiezan a dilatarse.
Los músculos se encuentran muy relajados, y los de las costillas no juegan prácticamente ningún papel en los movimientos respiratorios.
La mayoría del trabajo es llevado a cabo por el diafragma y los músculos abdominales.
La anestesia quirúrgica profunda o su equivalente debe alcanzarse y mantenerse en la mayoría de las operaciones abdominales.
Actualmente, la relajación profunda se obtiene por medio del empleo de drogas —como el curare, que relaja los músculos y produce una anestesia más ligera—. Si se suministra demasiado anestésico, se alcanza el cuarto grado: la parálisis respiratoria.
Las señales más significativas de ésta son el cese de la respiración y la dilatación total de las pupilas.
Deben tomarse medidas inmediatas para disminuir el estado de anestesia y evitar daños en el sistema sanguíneo, que acarrearía la muerte del paciente.
La más usual consiste en ventilar, de modo artificial, los pulmones con oxígeno.
Fuente Consultada:
Revista TECNIRAMA N°64
Civilizaciones de Occidente Tomo B Spielvogel Jackson J.
Temas Relacionados:
Historia Descubrimiento del ADN
Historia Descubrimiento de las Vitaminas
Historia de las Cirugias
Historia de los Riesgos de Infecciones en la Cirugias y Sus Controles
La Medicina a Principios del Siglo XX: Avances y Logros
Historia de las Cirugias Coronarias: Avances en las Tecnicas
Enlace Externo:• La Anestesia Descubrimientos e Historia
¿Te apasiona la historia? No te pierdas esto: